เมื่อพูดถึงขั้นตอนทางทันตกรรม การสนทนามักจะนำไปสู่หัวข้อเรื่อง การปลูกถ่ายกระดูกและการฝังรากเทียม (bone graft and implant) ผู้ป่วยมักสอบถามเกี่ยวกับระดับความเจ็บปวดที่เกี่ยวข้องกับการรักษาเหล่านี้ เนื่องจากทั้งสองอย่างเป็นขั้นตอนสำคัญในการฟื้นฟูสุขภาพช่องปาก การทำความเข้าใจรายละเอียดของการปลูกถ่ายกระดูกและความสัมพันธ์กับการฝังรากเทียมจะช่วยให้ผู้ป่วยมองเห็นภาพที่ชัดเจนขึ้นว่าควรคาดหวังอะไร
ข้อมูลเบื้องต้นเกี่ยวกับการปลูกถ่ายกระดูก
การปลูกถ่ายกระดูกได้กลายเป็นแนวทางการผ่าตัดที่สำคัญทั้งในด้านทันตกรรมและศัลยกรรมกระดูก ไม่เพียงแต่มีบทบาทสำคัญในการรักษาเท่านั้น แต่ยังเสนอแนวทางแก้ไขสำหรับสภาวะที่อาจนำไปสู่ภาวะแทรกซ้อนเพิ่มเติมหรือความบกพร่องในการทำงาน
คำจำกัดความและวัตถุประสงค์ของการปลูกถ่ายกระดูก
การปลูกถ่ายกระดูก (Bone grafting) หมายถึงขั้นตอนการผ่าตัดที่มีการย้ายเนื้อเยื่อกระดูกจากจุดหนึ่งไปยังอีกจุดหนึ่ง หรือแทนที่ด้วยวัสดุสังเคราะห์ เป้าหมายหลักคือเพื่อส่งเสริมการรักษาและการสร้างกระดูกใหม่ในบริเวณที่ได้รับความเสียหายหรือขาดหายไป ไม่ว่าจะเกิดจากอุบัติเหตุ โรค ความบกพร่องแต่กำเนิด หรือแม้แต่หลังการผ่าตัดเนื้องอก การปลูกถ่ายกระดูกถือเป็นแนวทางการรักษาขั้นพื้นฐาน
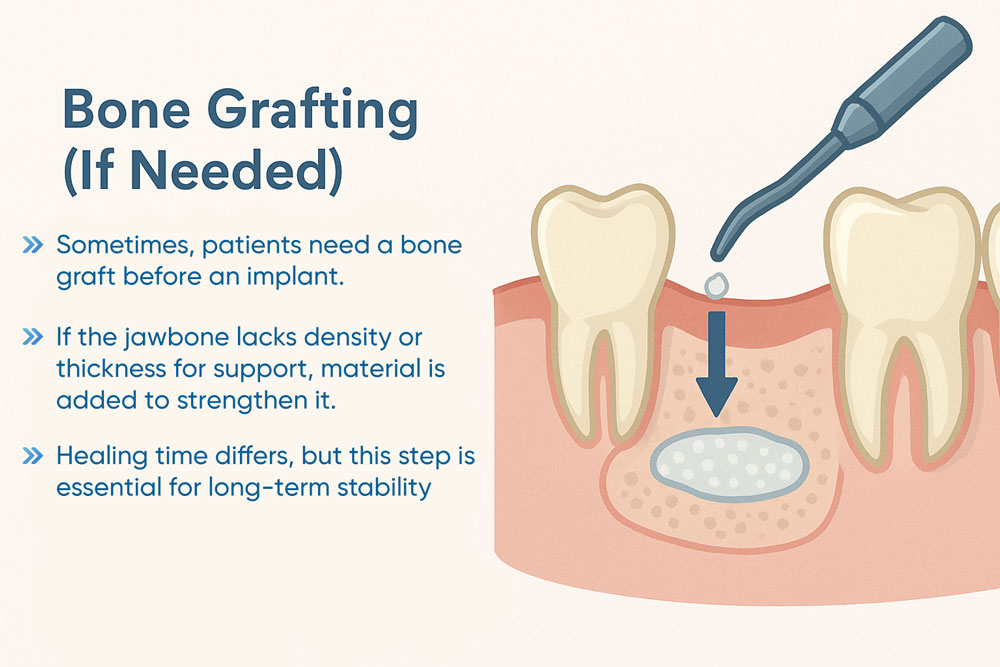
วัตถุประสงค์ของเทคนิคนี้มีมากกว่าแค่การสร้างความมั่นคง แต่มีเป้าหมายเพื่อฟื้นฟูความสมบูรณ์ทางกายวิภาคและการทำงานของกระดูก ช่วยให้ผู้ป่วยได้รับ คุณภาพชีวิต กลับคืนมา นอกจากนี้ การปลูกถ่ายกระดูกยังให้การสนับสนุนโครงสร้าง ซึ่งสำคัญอย่างยิ่งเมื่อต้องฝังรากเทียม เนื่องจาก ความสำเร็จของรากเทียมเหล่านี้ ขึ้นอยู่กับความหนาแน่นและความแข็งแรงของกระดูกที่เพียงพอเป็นหลัก
ประเภทของการปลูกถ่ายกระดูก
การปลูกถ่ายกระดูกสามารถแบ่งออกกว้างๆ ได้เป็นสามประเภทตามแหล่งกำเนิด ได้แก่ กระดูกตนเอง (autografts), กระดูกบริจาค (allografts) และกระดูกสังเคราะห์ (synthetic bone grafts) แต่ละประเภทมีข้อดี ข้อเสีย และการใช้งานเฉพาะด้านที่แตกต่างกันไป
การปลูกถ่ายกระดูกตนเองเกี่ยวข้องกับการนำกระดูกมาจากร่างกายของผู้ป่วยเอง ซึ่งมีประสิทธิภาพสูงมากแต่ต้องมีแผลผ่าตัดสองตำแหน่ง การปลูกถ่ายกระดูกบริจาคใช้กระดูกจากผู้บริจาคที่เป็นมนุษย์ ซึ่งช่วยแก้ปัญหาความต้องการปริมาณกระดูกได้โดยไม่มีภาวะแทรกซ้อนจากการผ่าตัดตำแหน่งที่เก็บกระดูก ส่วนกระดูกสังเคราะห์เป็นนวัตกรรมที่ใช้วัสดุวิศวกรรมที่ออกแบบมาเพื่อเลียนแบบคุณสมบัติของกระดูกธรรมชาติ เพื่อตอบสนองความต้องการในการผ่าตัดที่หลากหลาย

การประยุกต์ใช้การปลูกถ่ายกระดูกในทางการแพทย์
การใช้งานการปลูกถ่ายกระดูกมีความหลากหลายและครอบคลุมสาขาการแพทย์ต่างๆ ซึ่งเน้นย้ำถึงความสำคัญของมัน ในด้านศัลยกรรมกระดูก (Orthopedics) มีส่วนสำคัญในการซ่อมแซมกระดูกหักที่ซับซ้อนซึ่งมีการสูญเสียกระดูกอย่างมาก การใช้งานนี้ไม่เพียงแต่ช่วยในการรักษา แต่ยังเสริมสร้างเสถียรภาพโดยรวมของบริเวณนั้นด้วย
ในด้านทันตกรรม โดยเฉพาะอย่างยิ่งในเรื่องรากเทียม การปลูกถ่ายกระดูกเป็นสิ่งจำเป็นสำหรับการสร้างรากฐานที่แข็งแกร่งสำหรับฟันเทียม ในทำนองเดียวกัน การสร้างใบหน้าใหม่ (Craniofacial reconstruction) มักต้องใช้การปลูกถ่ายกระดูกเพื่อฟื้นฟูความสวยงามและการทำงานของใบหน้าหลังการบาดเจ็บหรือความพิการแต่กำเนิด ในการผ่าตัดกระดูกสันหลัง การปลูกถ่ายจะช่วยยึดกระดูกสันหลังให้มั่นคงระหว่างขั้นตอนการเชื่อมข้อ ซึ่งจะช่วยบรรเทาอาการปวดและคืนความสามารถในการเคลื่อนไหว
ขั้นตอนการปลูกถ่ายกระดูก
การทำความเข้าใจขั้นตอนการปลูกถ่ายกระดูก เป็นสิ่งสำคัญสำหรับผู้ป่วยที่กำลังเตรียมตัวสำหรับการผ่าตัดดังกล่าว ขั้นตอนที่เกี่ยวข้องอาจแตกต่างกันไปตามประเภทของกระดูกที่ใช้และวัตถุประสงค์เฉพาะของการผ่าตัด แต่ขั้นตอนหลักๆ ยังคงเหมือนเดิมในทุกการดำเนินการ
การเตรียมตัวก่อนผ่าตัด
ก่อนเข้ารับการผ่าตัดปลูกถ่ายกระดูก การเตรียมตัวก่อนผ่าตัดอย่างละเอียดเป็นสิ่งสำคัญ ขั้นตอนนี้ช่วยให้ทีมแพทย์ประเมินความเหมาะสมของผู้ป่วยสำหรับการผ่าตัด เพื่อให้มั่นใจว่าจะได้รับผลลัพธ์ที่ดีที่สุด
ศัลยแพทย์จะทำการตรวจสอบประวัติทางการแพทย์และการตรวจร่างกายอย่างถี่ถ้วนเพื่อระบุความเสี่ยงที่อาจเกิดขึ้น อาการแพ้ หรือโรคประจำตัวที่อาจส่งผลกระทบต่อขั้นตอนการผ่าตัด นอกจากนี้ การศึกษาภาพถ่ายทางการแพทย์ เช่น เอกซเรย์ หรือสแกน MRI จะช่วยประเมินขอบเขตของความเสียหายและวางแผนแนวทางการผ่าตัด ทำให้สามารถกำหนดกลยุทธ์การแก้ไขที่เหมาะสมกับแต่ละบุคคลได้
อาจมีการตรวจเลือดเพื่อตรวจหาการติดเชื้อหรือปัญหาสุขภาพอื่นๆ ที่อาจเพิ่มความเสี่ยงในการผ่าตัด สุดท้าย การพูดคุยรายละเอียดเกี่ยวกับทางเลือกในการวางยาสลบและความคาดหวังในขั้นตอนต่างๆ มีวัตถุประสงค์เพื่อให้ผู้ป่วยมีความมั่นใจ ให้ความกระจ่าง และลดความวิตกกังวล
ภาพรวมขั้นตอนการผ่าตัดทีละขั้นตอน
ขั้นตอนการปลูกถ่ายกระดูกจะดำเนินไปตามลำดับที่เป็นระบบ โดยมีเป้าหมายเพื่อลดความรู้สึกไม่สบายในขณะที่เพิ่มประสิทธิภาพสูงสุด
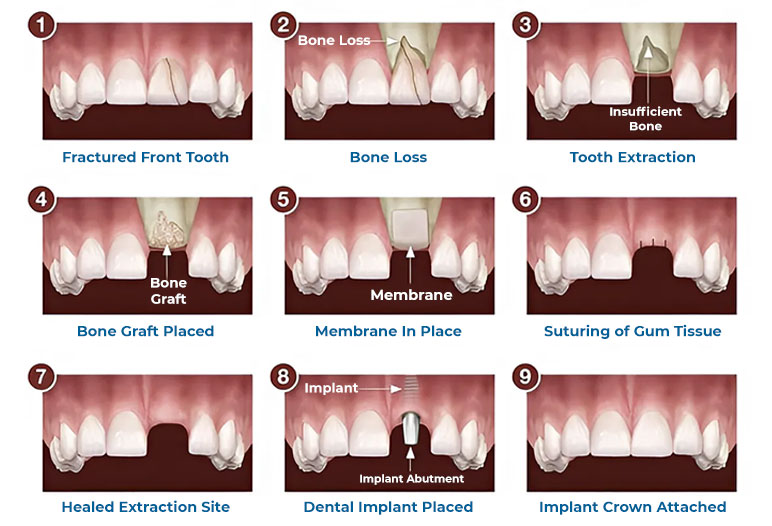
ในขั้นต้น ผู้ป่วยจะได้รับยาสลบหรือยาชา ซึ่งอาจเป็นแบบทั่วไปหรือเฉพาะที่ ขึ้นอยู่กับลักษณะของการผ่าตัด หลังจากมั่นใจว่าผู้ป่วยรู้สึกสบายแล้ว จะมีการกรีดแผลเพื่อเปิดบริเวณกระดูกที่ได้รับผลกระทบ ศัลยแพทย์จะนำเนื้อเยื่อที่เสียหายออกอย่างระมัดระวังเพื่อเตรียมพื้นที่สำหรับการปลูกถ่าย
จากนั้น กระดูกที่จะปลูกถ่าย—ไม่ว่าจะมาจากตัวผู้ป่วยเอง (autograft), จากผู้บริจาค (allograft) หรือวัสดุสังเคราะห์—จะถูกวางลงในตำแหน่งที่บกพร่อง อาจมีการใช้มาตรการเพิ่มเติม เช่น แผ่นกั้น (membranes) หรือปัจจัยการเจริญเติบโต (growth factors) เพื่อเสริมสร้างการรักษา เมื่อยึดกระดูกที่ปลูกถ่ายได้มั่นคงแล้ว จะมีการเย็บปิดแผลและปิดด้วยผ้าพันแผลที่ผ่านการฆ่าเชื้อเพื่อป้องกันการติดเชื้อ
การดูแลและพักฟื้นหลังผ่าตัด
การดูแลหลังผ่าตัดมีบทบาทสำคัญในการเพิ่มประสิทธิภาพการพักฟื้นและสร้างความมั่นใจในความสำเร็จของการปลูกถ่าย โปรโตคอลการจัดการความเจ็บปวดมักรวมถึงยาเพื่อบรรเทาอาการไม่สบายและการอักเสบ
การดูแลแผลจำเป็นต้องมีการติดตามสัญญาณของการติดเชื้อ เช่น การบวมที่มากเกินไปหรือมีหนองไหลออกมา การเปลี่ยนผ้าพันแผลเป็นประจำถือเป็นสิ่งสำคัญในการรักษาสภาพแวดล้อมที่สะอาดสำหรับการสมานตัว ขึ้นอยู่กับตำแหน่งของการปลูกถ่าย อาจจำเป็นต้องจำกัดการเคลื่อนไหวด้วยเฝือกหรืออุปกรณ์พยุงเพื่ออำนวยความสะดวกในการรักษา
กายภาพบำบัดอาจเป็นส่วนสำคัญของการฟื้นฟู โดยมีเป้าหมายเพื่อฟื้นฟูช่วงการเคลื่อนไหว ความแข็งแรงของกล้ามเนื้อ และการทำงานโดยรวมหลังการผ่าตัด การนัดหมายติดตามผลกับศัลยแพทย์เป็นสิ่งสำคัญในการประเมินความก้าวหน้าของการฟื้นตัวและจัดการกับภาวะแทรกซ้อนใดๆ ที่อาจเกิดขึ้น
ประเภทของการปลูกถ่ายกระดูก
การปลูกถ่ายกระดูกแต่ละประเภทมีลักษณะเฉพาะที่ส่งผลต่อการใช้งานและประสิทธิภาพในสถานการณ์เฉพาะ การทำความเข้าใจความแตกต่างเหล่านี้สามารถ ช่วยทั้งศัลยแพทย์และผู้ป่วย ในการตัดสินใจเกี่ยวกับการรักษาโดยมีข้อมูลครบถ้วน
Autografts (กระดูกตนเอง): ข้อดีและข้อเสีย
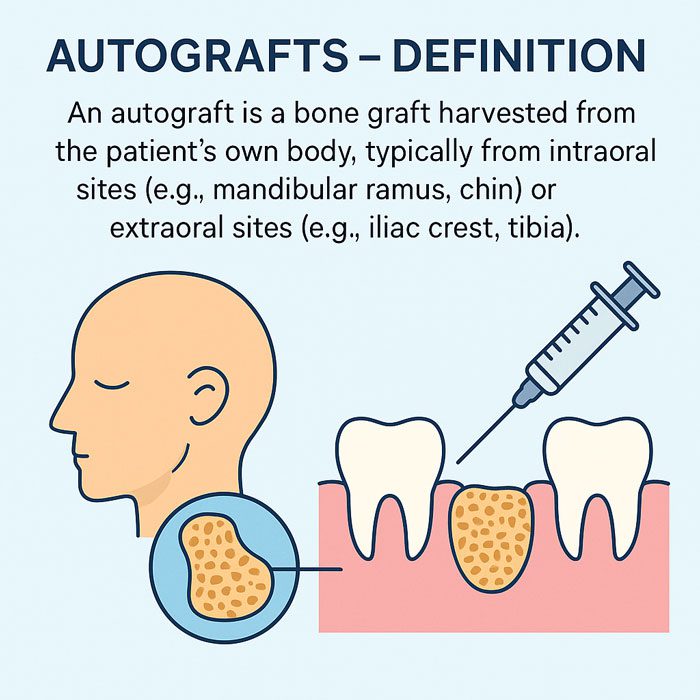
การปลูกถ่ายกระดูกจากตนเองมักได้รับการยกย่องว่าเป็นมาตรฐานสูงสุด (gold standard) เนื่องจากมีความเข้ากันได้สูงและมีคุณสมบัติในการเหนี่ยวนำการสร้างกระดูกที่เหนือกว่า การเก็บกระดูกจากร่างกายของผู้ป่วยเองทำให้มีความเสี่ยงต่ำมากในการถูกปฏิเสธ และมักจะให้ผลลัพธ์ในระยะยาวที่ดีที่สุด
อย่างไรก็ตาม มีข้อเสียที่สำคัญ ความจำเป็นในการมีแผลผ่าตัดจุดที่สองอาจทำให้เวลาในการผ่าตัดโดยรวมเพิ่มขึ้นและความเสี่ยงของภาวะแทรกซ้อน เช่น การติดเชื้อหรือเลือดออก ยิ่งไปกว่านั้น ปริมาณกระดูกที่สามารถเก็บได้นั้นมีจำกัด ซึ่งอาจจำกัดการใช้งานในกรณีที่ต้องการปริมาณกระดูกมาก
แม้จะมีข้อจำกัดเหล่านี้ ศัลยแพทย์หลายคนยังคงชอบกระดูกจากตนเอง เพราะกระดูกเหล่านี้ช่วยเสริมสร้างการรักษาและการสร้างใหม่ตามธรรมชาติ เนื่องจากมีปัจจัยการเจริญเติบโตและโปรตีนที่เป็นคุณสมบัติเฉพาะของเนื้อเยื่อกระดูกเอง
Allografts (กระดูกบริจาค): ประโยชน์และความเสี่ยง
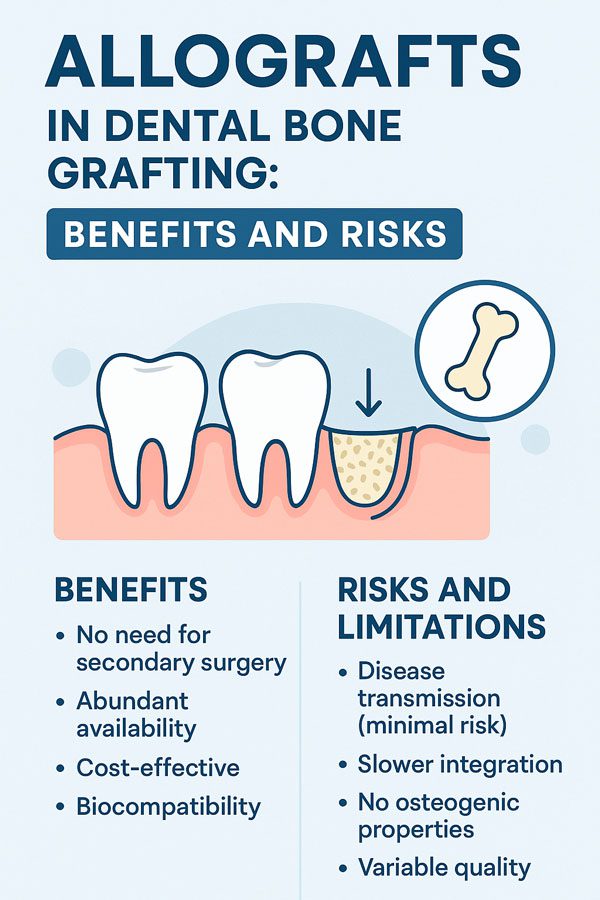
กระดูกบริจาคเป็นทางเลือกแทนการใช้กระดูกของตนเอง โดยใช้กระดูกที่เก็บจากผู้บริจาคที่เสียชีวิต การมีวัสดุพร้อมใช้ช่วยให้เริ่มการรักษาได้รวดเร็วขึ้น ซึ่งเป็นประโยชน์อย่างยิ่งในกรณีที่เวลาเป็นปัจจัยสำคัญ
หนึ่งในประโยชน์หลักของกระดูกบริจาคคือไม่ต้องมีแผลผ่าตัดที่จุดอื่นในร่างกายของผู้ป่วย ทำให้ผู้ป่วยไม่ต้องเผชิญกับความเสี่ยงเพิ่มเติมจากการผ่าตัดเก็บกระดูกของตนเอง นอกจากนี้ยังสามารถใช้ปริมาณกระดูกบริจาคในปริมาณที่มากกว่า ซึ่งเป็นข้อดีในการผ่าตัดขนาดใหญ่
อย่างไรก็ตาม มีความเสี่ยงที่แฝงอยู่ รวมถึงความเป็นไปได้ของการถ่ายทอดโรคแม้จะมีกระบวนการคัดกรองที่เข้มงวดก็ตาม ระบบภูมิคุ้มกันของผู้ป่วยอาจปฏิเสธกระดูกบริจาค ซึ่งนำไปสู่ภาวะแทรกซ้อนในการรวมตัวของกระดูก ความแตกต่างของคุณภาพกระดูกในกลุ่มผู้บริจาคแต่ละรายอาจทำให้การใช้งานมีความซับซ้อนมากขึ้น
Synthetic bone grafts (กระดูกสังเคราะห์): ภาพรวมและการใช้งาน
การปลูกถ่ายด้วยกระดูกสังเคราะห์ได้รับความนิยมเพิ่มขึ้นในฐานะทางเลือกที่ใช้การได้แทนการปลูกถ่ายตามธรรมชาติ วัสดุเหล่านี้ทำจากวัสดุที่เข้ากันได้ทางชีวภาพ (biocompatible) ซึ่งออกแบบมาเพื่อรองรับการสร้างกระดูกใหม่ ในขณะที่กำจัดความเสี่ยงที่เกี่ยวข้องกับการถ่ายทอดโรคหรือการปฏิเสธของระบบภูมิคุ้มกัน
วัสดุเหล่านี้มีหลายรูปแบบ โดยแต่ละรูปแบบมีคุณสมบัติเฉพาะตัวในเรื่องการย่อยสลายได้ทางชีวภาพและลักษณะการใช้งาน กระดูกสังเคราะห์สามารถเติมเต็มช่องว่างของกระดูกได้อย่างมีประสิทธิภาพ ทำให้เหมาะสำหรับการใช้งานมากมาย รวมถึงการเชื่อมข้อต่อกระดูกสันหลังและการผ่าตัดอุบัติเหตุ

ความอเนกประสงค์ของกระดูกสังเคราะห์ทำให้น่าดึงดูดเป็นพิเศษเมื่อการใช้กระดูกของตนเองหรือกระดูกบริจาคไม่สามารถทำได้จริงหรือไม่พร้อมใช้งาน เนื่องจากการวิจัยอย่างต่อเนื่องยังคงพัฒนานวัตกรรมวัสดุสังเคราะห์ การใช้งานในทางคลินิกจึงมีแนวโน้มที่จะขยายตัวมากขึ้น โดยนำเสนอความเป็นไปได้ที่น่าตื่นเต้นสำหรับการรักษาในอนาคต
รากเทียมและการปลูกถ่ายกระดูก
เนื่องจากวงการทันตแพทย์มีการพัฒนา ความเชื่อมโยงระหว่างสุขภาพกระดูกและความสำเร็จของรากเทียมจึงไม่สามารถมองข้ามได้ การทำความเข้าใจความสัมพันธ์นี้ช่วยอธิบายว่าทำไมการปลูกถ่ายกระดูกมักจะเป็นขั้นตอนก่อนการฝังรากเทียม
นี่คือรายการราคาการปลูกถ่ายกระดูกและการยกไซนัสที่ Saigon Dental Implants Center:
| การปลูกถ่ายกระดูก, การยกไซนัส | ราคารากเทียม (USD) | ราคาโปรโมชั่น (USD) |
| การปลูกถ่ายกระดูก (Bone graft) | 200 – 320 | |
| การยกไซนัส (Sinus lifting) | 320 – 520 |
ความเชื่อมโยงระหว่างรากเทียมและสุขภาพกระดูก
รากเทียมทำหน้าที่เป็นรากฟันเทียมที่ถูกฝังลงในกระดูกขากรรไกร เพื่อให้เป็นรากฐานที่มั่นคงสำหรับฟันที่มาทดแทน อย่างไรก็ตาม ความสำเร็จของรากเทียมขึ้นอยู่กับสภาพของกระดูกที่อยู่ล้อมรอบ ความหนาแน่นและปริมาณกระดูกที่เพียงพอเป็นสิ่งสำคัญสำหรับการรักษาตำแหน่งของรากเทียมและป้องกันการล้มเหลว
ในสถานการณ์ที่มีการสูญเสียกระดูกอย่างมีนัยสำคัญ—เนื่องจากโรคเหงือกอักเสบ การสูญเสียฟันเป็นเวลานาน หรืออุบัติเหตุ—ความสมบูรณ์ของโครงสร้างขากรรไกรอาจถูกกระทบ สิ่งนี้ตอกย้ำความสำคัญของการประเมิน คุณภาพกระดูกก่อนการฝัง รากเทียม เนื่องจากกระดูกที่ไม่เพียงพอสามารถนำไปสู่ภาวะแทรกซ้อนได้
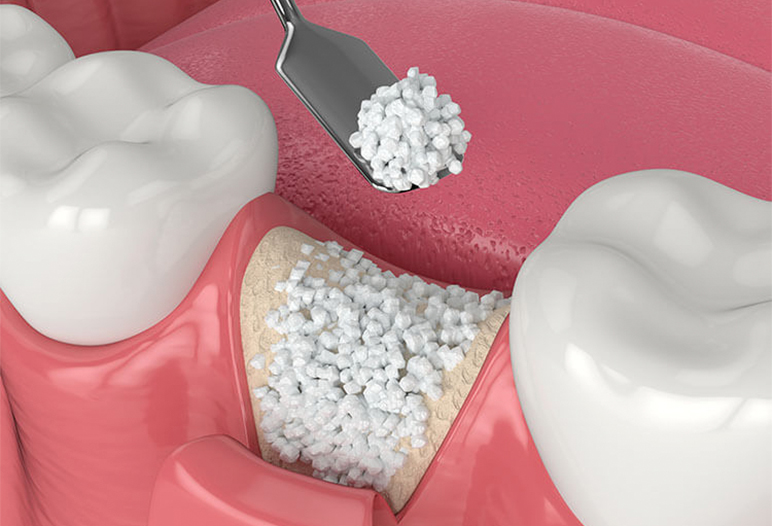
บทบาทของการปลูกถ่ายกระดูกในความสำเร็จของการฝังรากเทียม
เมื่อผู้ป่วยมีความหนาแน่นของกระดูกไม่เพียงพอ การปลูกถ่ายกระดูกจะกลายเป็นขั้นตอนสำคัญในกระบวนการฝังรากเทียม การเพิ่มปริมาณกระดูกด้วยขั้นตอนการปลูกถ่ายจะสร้างสภาพแวดล้อมที่เหมาะสมสำหรับการยึดติดของรากเทียม
การเพิ่มปริมาณกระดูกนี้สามารถทำได้ผ่านเทคนิคการปลูกถ่ายต่างๆ เช่น การรักษาสันกระดูกหลังถอนฟัน (socket preservation) หรือการปลูกถ่ายกระดูกเพื่อเพิ่มความกว้าง/ความสูงของสันกระดูก ท้ายที่สุด เป้าหมายคือเพื่อให้แน่ใจว่ากระดูกสามารถรองรับรากเทียมได้อย่างเพียงพอ เพื่อเพิ่มโอกาสของความสำเร็จในระยะยาว
ผู้ป่วยควรทราบว่าความต้องการปลูกถ่ายกระดูกก่อนการฝังรากเทียมอาจส่งผลต่อระยะเวลาการรักษาโดยรวม ดังนั้นจึงควรหารือเกี่ยวกับ ราคาการปลูกถ่ายกระดูก (dental bone graft cost) ที่อาจเกิดขึ้นกับผู้ให้บริการด้านการแพทย์ของตน
ปัจจัยที่มีอิทธิพลต่อความสำเร็จของรากเทียม
ปัจจัยหลายประการที่มีส่วนต่อความสำเร็จของรากเทียม โดยที่คุณลักษณะของกระดูกเป็นสิ่งสำคัญที่สุด ความหนาแน่นของกระดูกที่เพียงพอ พร้อมกับการจัดตำแหน่งที่เหมาะสมของรากเทียม ถือเป็นข้อพิจารณาที่สำคัญ
นอกจากนี้ สุขภาพโดยรวมของผู้ป่วย รวมถึงโรคประจำตัว เช่น โรคเบาหวานหรือโรคกระดูกพรุน สามารถมีอิทธิพลต่อการรักษาและการยึดติดของรากเทียมอย่างมีนัยสำคัญ นิสัยส่วนตัว เช่น การสูบบุหรี่และการรักษาสุขอนามัยในช่องปาก ก็มีบทบาทสำคัญในการกำหนด อัตราความสำเร็จของรากเทียม เช่นกัน
การนัดหมายติดตามผลเป็นประจำมีความจำเป็นเพื่อติดตาม กระบวนการรักษาและเพื่อให้แน่ใจว่ารากเทียม ยึดติดเข้ากับกระดูกที่ปลูกถ่ายได้สำเร็จ
ภาวะแทรกซ้อนและข้อควรพิจารณา
แม้ว่าการปลูกถ่ายกระดูกจะมีประโยชน์มากมาย แต่สิ่งสำคัญคือต้องรับทราบถึงความเสี่ยงและความท้าทายที่อาจเกิดขึ้นที่เกี่ยวข้องกับขั้นตอนเหล่านี้ การตระหนักรู้นี้ช่วยให้ผู้ป่วยตัดสินใจอย่างมีข้อมูลและเตรียมพร้อมสำหรับผลลัพธ์ที่เป็นไปได้
ความเสี่ยงที่อาจเกิดขึ้นที่เกี่ยวข้องกับการปลูกถ่ายกระดูก
เช่นเดียวกับขั้นตอนการผ่าตัดอื่นๆ การปลูกถ่ายกระดูกมักมีความเสี่ยงบางประการ การติดเชื้อที่ตำแหน่งผ่าตัดเป็นปัญหาทั่วไป เช่นเดียวกับความเป็นไปได้ที่การรักษาจะล่าช้า ภาวะแทรกซ้อนอื่นๆ อาจรวมถึงการปฏิเสธกระดูกที่ปลูกถ่าย ปฏิกิริยาไม่พึงประสงค์จากยาสลบ และภาวะแทรกซ้อนที่เกิดจากตำแหน่งที่เก็บกระดูกหากใช้กระดูกของตนเอง
ผู้ป่วยควรสื่อสารอย่างเปิดเผยกับทีมแพทย์เกี่ยวกับความกังวลหรือคำถามที่อาจมีเกี่ยวกับความเสี่ยงเหล่านี้ การทำความเข้าใจอย่างถ่องแท้เกี่ยวกับภาวะแทรกซ้อนที่อาจเกิดขึ้นจะช่วยให้ผู้ป่วยดำเนินมาตรการเชิงรุกในกระบวนการพักฟื้นได้
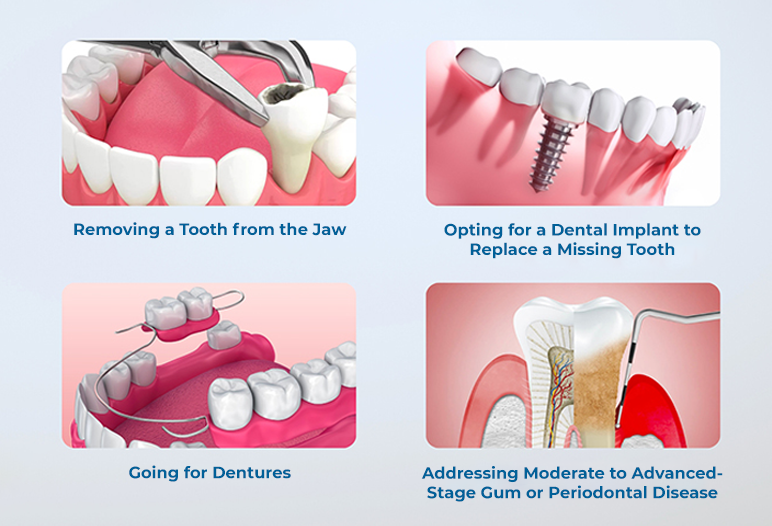
ความท้าทายทั่วไปในขั้นตอนการปลูกถ่ายกระดูก
ศัลยแพทย์อาจเผชิญกับความท้าทายต่างๆ ระหว่างการปลูกถ่ายกระดูก รวมถึงความยุ่งยากในการจัดหาวัสดุปลูกถ่ายที่เพียงพอ การจัดการโครงสร้างทางกายวิภาคที่ซับซ้อน หรือการสร้างความมั่นใจว่ามีการไหลเวียนของเลือดเพียงพอไปยังตำแหน่งที่ปลูกถ่าย การแก้ไขปัญหาเหล่านี้อาจต้องใช้เทคนิคการผ่าตัดและความเชี่ยวชาญขั้นสูง
ปัจจัยเฉพาะตัวของผู้ป่วย เช่น โรคประจำตัวหรือการใช้ชีวิต อาจก่อให้เกิดความท้าทายในระหว่างขั้นตอนและการพักฟื้น ศัลยแพทย์ต้องประเมินปัจจัยเหล่านี้เพื่อเพิ่มประสิทธิภาพผลลัพธ์และลดภาวะแทรกซ้อนให้เหลือน้อยที่สุด
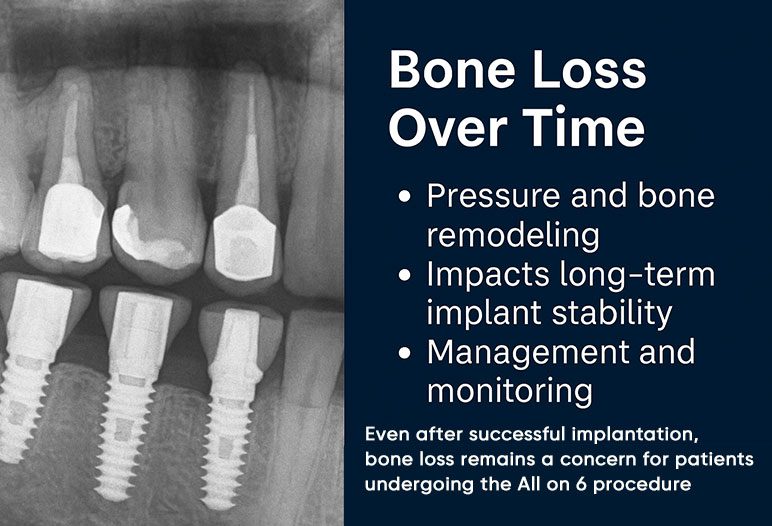
ผลลัพธ์ระยะยาวและการติดตามผล
ผลลัพธ์ระยะยาวของการปลูกถ่ายกระดูกขึ้นอยู่กับปัจจัยหลายอย่าง รวมถึงประเภทของกระดูกที่ใช้ ทักษะของศัลยแพทย์ และการปฏิบัติตามคำแนะนำในการดูแลหลังผ่าตัดของผู้ป่วย การติดตามผลเป็นประจำมีความสำคัญเพื่อให้แน่ใจว่ามีการรักษาที่เหมาะสมและเพื่อจัดการกับข้อกังวลที่อาจเกิดขึ้น
การเฝ้าติดตามการรวมตัวของกระดูกที่ปลูกถ่ายเมื่อเวลาผ่านไป ช่วยให้ทีมแพทย์สามารถเข้าแทรกแซงได้อย่างรวดเร็วในกรณีที่มีภาวะแทรกซ้อน การวิจัยอย่างต่อเนื่องเพื่อเพิ่มประสิทธิภาพเทคนิคและวัสดุปลูกถ่ายกระดูกมีแนวโน้มที่จะช่วยปรับปรุงผลลัพธ์ระยะยาวและเพิ่มอัตราความสำเร็จโดยรวมของขั้นตอนเหล่านี้
บทสรุป
โดยสรุป ความสัมพันธ์ระหว่าง การปลูกถ่ายกระดูกและการฝังรากเทียม เป็นส่วนสำคัญของการปฏิบัติการผ่าตัดสมัยใหม่ โดยเฉพาะอย่างยิ่งในด้านทันตกรรม ในขณะที่ผู้ป่วยพิจารณาทางเลือกต่างๆ ของตน การทำความเข้าใจประเภทต่างๆ ของการปลูกถ่ายกระดูก ผลกระทบ และราคาที่เกี่ยวข้อง—ซึ่งรวมถึง ค่าใช้จ่ายรากเทียมในกรณีที่มีการสูญเสียกระดูก (dental implants with bone loss cost), ราคาการยกไซนัส (sinus lift cost) และ ราคาการปลูกถ่ายกระดูก (bone graft cost)—จึงเป็นสิ่งจำเป็นสำหรับการตัดสินใจอย่างมีข้อมูล
การสื่อสารที่มีประสิทธิภาพกับผู้ให้บริการด้านการแพทย์จะช่วยให้มั่นใจได้ว่าผู้ป่วยจะก้าวเข้าสู่แนวทางที่ครอบคลุมเพื่อการมีสุขภาพช่องปากที่ดีที่สุด แต่ละขั้นตอนในกระบวนการปลูกถ่ายกระดูกและการฝังรากเทียมได้รับการออกแบบมาเพื่อฟื้นฟูการทำงานและปรับปรุงคุณภาพชีวิต ซึ่งแสดงให้เห็นถึงความสำคัญของขั้นตอนที่เชื่อมโยงกันเหล่านี้ในการแพทย์ร่วมสมัย

 Google Reviews
Google Reviews Call
Call